Здоровье суставов напрямую влияет на свободу движения, работоспособность и качество жизни человека. Пока суставы функционируют без боли, большинство людей не задумываются о профилактике и тем более о визите к врачу-ортопеду. Однако заболевания опорно‑двигательной системы развиваются постепенно, и чем дольше оттягивать момент обращения к врачу, тем сложнее и дольше приходится лечиться. Своевременная консультация специалиста позволяет замедлить разрушение сустава, подобрать правильное лечение и вовремя решить вопрос об операции, когда она действительно нужна, а не тогда, когда других вариантов уже не осталось.
При дегенеративных заболеваниях сначала страдает суставной хрящ. Он становится тоньше, теряет гладкость и эластичность, появляются микротрещины, снижается количество и качество синовиальной жидкости. Затем в процесс вовлекаются кости: суставные поверхности деформируются, формируются остеофиты, суставная щель сужается. Вокруг сустава воспаляются капсула и мягкие ткани, связки укорачиваются, мышцы ослабевают, движения становятся болезненными и ограниченными. На поздних стадиях сустав фактически перестает выполнять свою функцию, и тогда рассматривается вопрос об эндопротезировании.
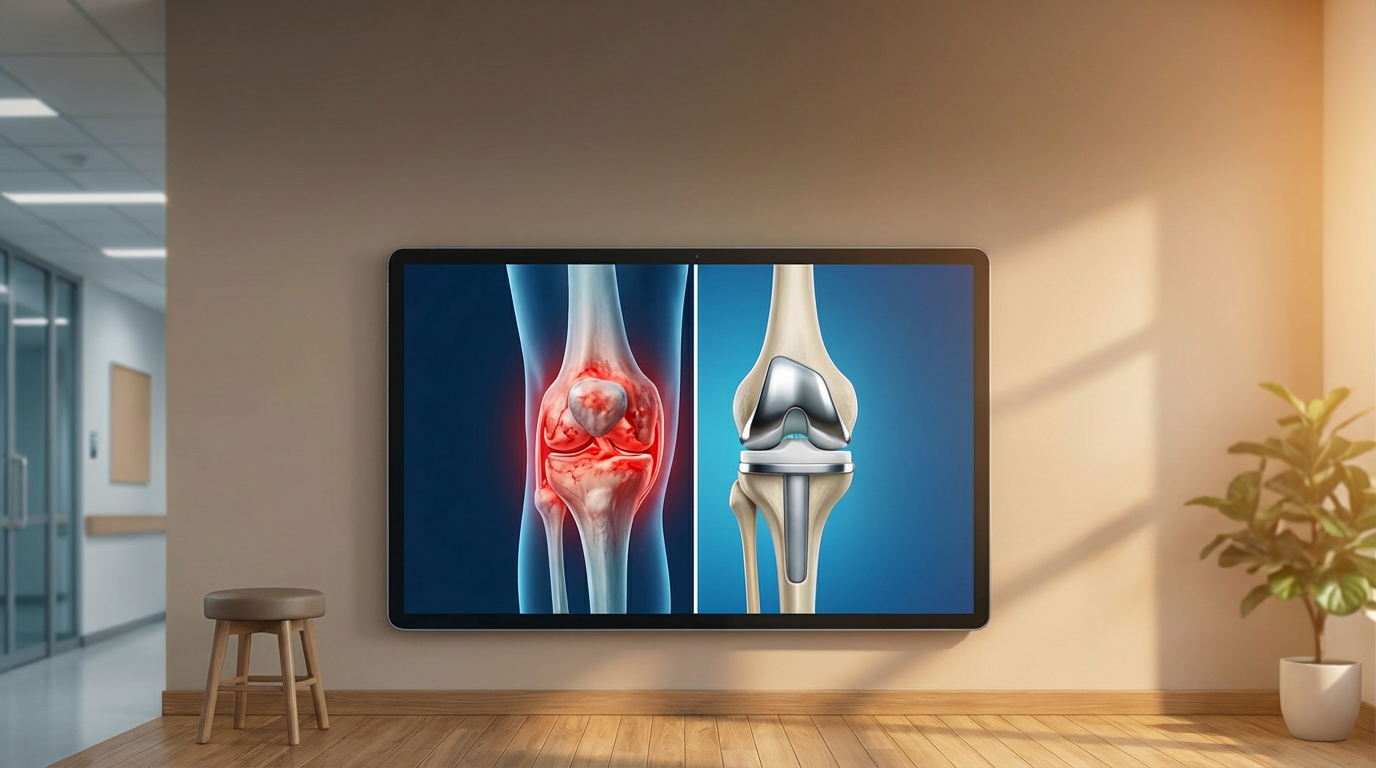
Что такое эндопротезирование и в каких случаях оно применяется
Эндопротезирование — операция, при которой разрушенные участки сустава удаляются и заменяются искусственными компонентами, повторяющими форму и функцию естественных структур. Применяются специальные импланты из металла, керамики и высокопрочного пластика, которые рассчитаны на длительную работу под нагрузкой. То есть в процессе операции врач «меняет» больной сустав на новый, искусственный, чтобы человек снова мог ходить, сидеть, вставать и выполнять привычные действия без постоянной боли.
К эндопротезированию переходят не на первых этапах болезни, а тогда, когда консервативные методы не обеспечивают должного результата. К основным показаниям относят выраженный артроз 3–4 степени, при котором хрящ почти полностью разрушен, суставная щель резко сужена, а движения сопровождаются стойкой болью. Еще одна частая причина — асептический некроз, когда участок кости, например головка бедренной кости, теряет кровоснабжение и постепенно отмирает. Эндопротезирование также может быть показано после тяжелых травм: внутрисуставных переломов с множественными осколками, неправильного сращения, а также при некоторых формах воспалительных артритов с глубоким разрушением суставных поверхностей.
Главные признаки, что пора задуматься об операции
Эндопротезирование показано при:
- Постоянной боли, не проходящей в покое. Один из наиболее тревожных признаков — боль, которая уже не зависит от нагрузки. Сначала дискомфорт ощущается только при длительной ходьбе, подъеме по лестнице или ношении тяжестей. Позже болевые ощущения возникают при любых движениях, а затем сохраняются и в покое, мешают спать, вынуждают принимать обезболивающие почти каждый день. Если привычные лекарства перестают помогать, а боль стала постоянной, это серьезный аргумент в пользу обсуждения оперативного лечения с ортопедом.
- Ограничение подвижности. Сустав постепенно «заклинивает»: уменьшается угол сгибания и разгибания, трудно отвести ногу в сторону, присесть, подняться со стула без опоры. Человеку приходится менять привычную манеру ходьбы, подбирать удобное положение тела, чтобы не провоцировать боль. Ограничение подвижности ведет к слабости мышц, ухудшению координации и повышает риск падений. Если каждое движение дается с трудом, и вы ощущаете, что сустав «не слушается», — это повод обратиться к специалисту и обсудить возможность эндопротезирования.
- Снижение качества жизни. На определенном этапе проблема перестает быть только «суставной» и начинает влиять на все стороны жизни. Человек отказывается от прогулок, поездок, встреч с друзьями, не может заниматься спортом, домом, в тяжелых случаях — и работой. Любая активность требует усилий и сопровождается страхом боли. Возникает хроническая усталость, раздражительность, тревога, вплоть до депрессивных состояний. Если вы ловите себя на мысли, что живете «вокруг боли», подстраивая под нее каждый день, это важный сигнал, что ситуация дошла до той точки, когда нужно обсуждать радикальное решение.
- Деформации и укорочение конечности. При далеко зашедших изменениях сустав начинает менять привычную форму, появляется заметная деформация. Нога может становиться короче, формируется стойкая хромота, таз перекошен, нарушается осанка. Не сочетающиеся по размеру ноги усложняют подбор обуви, усиливают нагрузку на позвоночник и другие суставы. Видимые изменения в форме конечности и постоянная хромота — это не просто косметическая проблема, а признак серьезной деструкции костных и хрящевых структур.
- Хруст, щелчки, утренняя скованность. Механические звуки в суставе — хруст, щелчки, «перекатывания» — указывают на неровность суставных поверхностей и снижение качества синовиальной жидкости. Утренняя скованность, когда после сна нужно «расходиться», чтобы хотя бы немного уменьшить дискомфорт, также относится к типичным проявлениям хронического процесса. Сами по себе эти симптомы еще не означают, что операция неизбежна, но в сочетании с болью и ограничением движений они усиливают аргументы в пользу более активной тактики лечения.
- Отсутствие эффекта от консервативного лечения. Длительный прием обезболивающих, противовоспалительных препаратов, курсы физиотерапии, инъекции хондропротекторов или гиалуроновой кислоты, регулярные занятия лечебной физической культурой — все это может на время облегчить состояние. Однако если, несмотря на выполненные рекомендации, боль и ограничения сохраняются, а изменения на снимках прогрессируют, значит консервативный резерв исчерпан. В такой ситуации продолжать лечиться только таблетками и мазями — значит откладывать решение, а не решать проблему.
Когда нужно обратиться к врачу немедленно
Есть ситуации, когда медлить особенно опасно. Острая, внезапная боль в суставе с невозможностью наступить на ногу или пошевелить рукой, появившаяся после травмы или без видимой причины, требует срочного осмотра. Это может быть перелом, разрыв структуры, обострение некроза. Подозрение на некроз возникает, когда боль резко усиливается после непривычной нагрузки и не уменьшается в покое. Повторяющиеся эпизоды «заклинивания» сустава, когда он как будто застревает в одном положении, могут говорить о повреждении мениска. Сильный отек, покраснение, локальное повышение температуры, ухудшение самочувствия с повышением общей температуры тела — признаки воспаления или инфекции, которые требуют незамедлительной диагностики и лечения.
Почему нельзя откладывать обращение к врачу
Чем глубже разрушение хряща и кости, тем сложнее задача хирурга и тем выше риск, что результат операции будет менее предсказуемым. Продолжительная хромота приводит к перегрузке позвоночника, формированию хронических болей в спине, вторичному артрозу других суставов. Мышцы вокруг больного сустава атрофируются, связки теряют эластичность, и после операции восстановить нормальный объем движений становится гораздо сложнее. Кроме того, чем старше и слабее пациент к моменту вмешательства, тем тяжелее переносится анестезия и сама операция, увеличивается риск осложнений в восстановительном периоде.
Диагностика перед решением об операции
Перед тем как принять решение об эндопротезировании, ортопед проводит комплексное обследование. Врач оценивает жалобы, объем движений, силу мышц, положение конечности, наличие деформаций. Рентген суставов в нескольких проекциях дает представление о степени сужения суставной щели, наличии остеофитов, кист, изменении формы головок и вертлужной впадины. МРТ используется для оценки состояния хряща, менисков, связочного аппарата и окружающих мягких тканей. В зависимости от клинической ситуации могут понадобиться КТ, лабораторные анализы, консультации смежных специалистов. На основании совокупности данных решается вопрос, можно ли продолжать консервативную терапию или пора планировать эндопротезирование, а также определяется объем вмешательства и ориентировочные сроки.
Выбор типа эндопротеза зависит от возраста, уровня физической активности, состояния костной ткани, анатомических особенностей и характера поражения. Используются цементные и бесцементные фиксации, однополюсные и тотальные конструкции, а также ревизионные импланты при повторных операциях. Важно подчеркнуть, что модель и технические детали подбираются врачом индивидуально, с учетом медицинских показаний, а не только пожеланий пациента.
Когда эндопротезирование действительно необходимо
Эндопротезирование обычно рассматривается как крайняя, но эффективная мера, когда другие методы уже не позволяют обеспечить приемлемое качество жизни. К числу ситуаций, при которых оно действительно необходимо, относятся:
- Деформирующий артроз высокой степени с выраженным болевым синдромом и потерей функции, когда пациент практически не может ходить без опоры.
- Асептический некроз головки бедренной кости с коллапсом, при котором кость утрачивает форму и перестает выдерживать нагрузку.
- Тяжелые внутрисуставные переломы с разрушением суставных поверхностей, когда восстановить анатомию другими способами невозможно или прогноз сомнителен.
- Хронические воспалительные артриты (например, ревматоидный) с необратимым разрушением суставов и выраженной деформацией.
- Посттравматические изменения, сопровождающиеся стойкой болью, ограничением подвижности и неэффективностью консервативного лечения.
Во всех этих случаях цель операции — не просто убрать боль, но и максимально восстановить функцию сустава, помочь человеку вернуться к самообслуживанию и привычной активности.
Что ожидать после операции
После эндопротезирования большинство пациентов отмечают значительное уменьшение боли уже в раннем послеоперационном периоде. Современные импланты рассчитаны на длительный срок службы, который при правильной эксплуатации может достигать нескольких десятилетий. Восстановление подвижности проходит поэтапно: сначала пациент учится вставать и ходить с опорой, затем подключается лечебная физкультура для укрепления мышц и разработки сустава, позже расширяется двигательный режим. Успех во многом зависит от соблюдения рекомендаций по нагрузке, контролю массы тела, регулярным упражнениям и периодическим осмотрам у ортопеда.Если вы уже давно замечаете боль в суставе, ограничение движений, хромоту и изменения образа жизни из‑за дискомфорта, не стоит ждать, пока ситуация станет критической. Консультация ортопеда не означает автоматическое направление на операцию, но помогает объективно оценить состояние сустава и выбрать оптимальную тактику. При необходимости можно обсудить возможность эндопротезирования, подготовку к вмешательству и перспективы восстановления. Забота о здоровье суставов сегодня — это инвестиция в вашу свободу движения и комфорт завтра.